SEGUNDA UNIDAD
HIGADO: ANATOMIA, FISIOLOGIA, FUNCIONES HEPATICOS, METABOLISMO Y PRUEBAS BIOQUIMICAS
ANATOMIA
Es el más voluminoso y más grande órgano del cuerpo humano. Es también considerado una glándula de secreción externa, tiene color rojizo parduzco, pesa 1.5 kg y mide aproximadamente 26-28 centímetros. Se divide en dos lóbulos derecho e izquierdo, separado por el ligamento falciforme y un tercer lóbulo más pequeño llamado cuadrado.
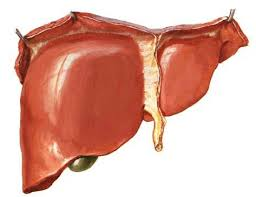
Se encuentra debajo del diafragma y encima del estómago, atrás se localiza las vértebras torácicas. El parénquima es un tejido hepático está compuesto por células epiteliales o también llamados hepatocitos dispuestos en láminas que se interconectan formando una estructura tridimensional
FISIOLOGIA
Desempeña funciones vitales como la síntesis de proteínas plasmáticas, función desintoxicante, almacena vitaminas, glucógeno, entre otros para el buen funcionamiento de las defensas, etc. Además, es el responsable de eliminar de la sangre las sustancias que pueden resultar nocivas para el organismo, transformándolas en otras.
El hígado desempeña múltiples funciones en el organismo como son:
Producción de bilis: el hígado excreta la bilis hacia la vía biliar, y de allí al duodeno. La bilis es necesaria para la digestión de los alimentos;
Metabolismo de los carbohidratos:
La gluconeogénesis es la formación de glucosa a partir de ciertos aminoácidos, lactato y glicerol.
La glucogenólisis es la fragmentación de glucógeno para liberar glucosa en la sangre.
La glucogenogénesis o glucogénesis es la síntesis de glucógeno a partir de glucosa.
FUNCIONES HEPATICAS
El hígado se encarga de unas 500 funciones. Juega un papel muy importante en la digestión, en el metabolismo y las grasas, e incluso en el sistema inmunitario. Procesa todo lo que comemos, respiramos o absorbemos a través de la piel. Aproximadamente del 90% de los nutrientes del organismo procedentes de los intestinos pasan por el hígado. Este convierte los alimentos en energía, almacena nutrientes y produce proteínas sanguíneas. Además, actúa como filtro para eliminar patógenos y toxinas de la sangre. También elabora bilis, almacena glucógeno, hierro, cobre, vitamina A, muchos de las vitaminas del complejo vitamínico B y vitamina D. Produce albúmina y otras proteínas, muchas de éstas esenciales para la coagulación normal de la sangre y una sustancia anticoagulante llamada heparina.
PRUEBAS DE FUNCION HEPATICO
UTILIDAD:
1.- Detección de lesión hepática, aunque sea leve
2.- Diferenciar entre citolisis y colestasis y si es posible, establecer un diagnostico especifico.
3.- Seguimiento de la enfermedad y evaluación del tratamiento
4.- Determinación de la gravedad y pronóstico
PRUEBAS DE LABORATORIO
Las pruebas o exámenes comunes que se utilizan para evaluar el funcionamiento del hígado son entre otras:
1. Albumina
2. Alfa-1 antitripsina
3. Fosfatasa alcalina (FA)
4. Alanina transaminasa (ALT)
5. Aspartato aminotransferasa (AST)
6. Gamma-glutamil transpeptidasa (GGT)
7. Tiempo de protrombina
8. Bilirrubina en suero
9. Bilirrubina en orina
METABOLISMO
El hígado es un órgano complejo y de múltiples e intensas funciones metabólicas, energéticas, hemostáticas y de defensa. El metabolismo hepático resulta de interacciones complejas, las cuales contribuyen a las relaciones entre los hepatocitos y las células extra-parenquimatosas, las variaciones de substratos y de mediadores humorales, su inervación y presión de oxígeno.
Carbohidratos:
Mantiene las reservas de carbohidratos almacenando glucógeno. Glucógeno representa el 10% del peso hepático Gluconeogenosis metabolismo de fructosa, galactosa y lactosa.
Lípidos:
Grasos son la principal fuente de energía del cuerpo.
Forman parte de estructuras celulares(membrana)
Sintetizados para su uso por el hígado o almacenamiento en tejidos (adiposo)
Sintetizados en la mitocondria a partir de Malonyl-CoA
Lipoproteínas:
Son sintetizadas por el hígado para el transporte de Ac. Grasos estos son transportados para ser metabolizados en otros sitios o almacenados en el hígado
Proteínas:
Principal órgano de síntesis de proteínas transportadoras y de coagulación.
METABOLISMO DE LA BILIRRUBINA:
Se considera como bilirrubina a un pigmento de origen biliar y tonalidad amarillenta que surge como resultado en la descomposición de la hemoglobina. Se trata de una biomelecula nacida tras la roptura de la membrana celular del eritrocito y la liberación de hemoglobina, que se fagocita por los macrófagos del organismo.
En el suero existen normalmente una pequeña cantidad de bilirrubina que se eleva cuando se produce una destrucción excesiva de eritrocitos o cuando el hígado no logra extraer las cantidades suficientes de bilirrubina producida.
-la bilirrubina se produce en el baso por degradación de componentes hemo de la hemoglobina.
-en el hígado la hemoglobina se conjuga con el ácido glocoronico.
-estos pigmentos se almacenan en la vesícula biliar formando parte de la bilis excretada hacia el duodeno, lo que da el color de la heces.
Existen dos tipos de bilirrubina en el organismo:
La bilirrubina no conjugada o indirecta:
La bilirrubina, denominada también no conjugada o indirecta, circula en el plasma unida a la albumina. Normalmente en estas condiciones no atraviesa la barrera hematoencefalica puede aparecer bilirrubina no conjugada libre (no unida a la albumina) en condiciones en que la cantidad de bilirrubina supera la capacidad de unión de la albumina. Esto puede ocurrir porque hay cifras muy altas de bilirrubina. Hipoalbuminemia o presencia de sustancias y factores que desplazan o de debilitan la unión de la bilirrubina con la albumina.
Albumina directa o conjugada:
Se filtra libremente por el riñón, no está unida ala albumina, es hidrofilica y se encuentra ligada al ácido glucoronico.
También está la bilirrubina total:
Esta dada por las dos fracciones, la albumina conjugada o directa y la bilirrubina no conjugada, constituye esta el 70% a 85% de la albumina total.
Patologías:
Cuando la bilirrubina se acumula en la sangre a un nivel mayor a 2,5mg/dl, aproximadamente, se produce ictericial (despigmentación de la piel y la esclera de los ojos), porque el hígado, a causa de la deficiencia u obstrucción de los conductos biliares; no puede procesar los glóbulos rojos con rapidez que se descomponen.
-estenosis biliar.
-carlangiocarcinoma.
-colangitis.
-coledecolitiasis.
-anemia hemolítica
-anemia aplasica idoplatica.
-anemia apasica secundaria.
-anemia hemolítica inmune producida por drogas.
-purpura trombocitopenica trombotica
-anemia hemolítica inmune, entre otras.
Técnica colorimétrica:
Fundamento:
El ácido sulfanilico dializado transforma la bilirrubina en azobilirrubina coloreada que se determina fotométricamente. De las dos fracciones de bilirrubina presente en el suero, glocanato de bilirrubina y bilirrubina libre asociada albumina, solo reacciona directamente la primera, mientras que la albumina libre precisa ser disociada de la proteína por el acelerador para que reaccione.
La bilirrubina indirecta se calcula por diferencia entre la bilirrubina total (como acelerador) y la dicta (sin acelerador).
Los conceptos directa e indirecta se refiere exclusivamente a las características de reacción en presencia o ausencia de aceleradores o solubilizantes y equivalen solo de forma aproximada a las dos fracciones de bilirrubina citadas.
Muestra:
Suero reciente de hemolisis (proteger de la luz hasta hacer el ensayo).
Equipo adicional:
-fotómetro o colorímetro por mediciones a 540+ 20nm.
-unidad termostatizada ajustable a 37ºc. Realizar el ensayo a la misma temperatura para el calibrador, controles y muestras.
-pipetas de volumen variado para reactivos y muestras.
Bilirrubina total:
1.- pipetear en tubos rotulados:
2.- mesclar por complemento y dejar reposar el tubo a temperatura ambiente durante 2 min.
3.- leer las absorbancia (A) de los blancos de muestra a 540nm frente a agua destilada.
4.- leer la absorbancia (A) de la muestra 540nm frente al blanco de reactivo.
El color establece como mínimo 60 minutos a temperatura ambiente.
Bilirrubina directa:
1.- pipetear en tubos rotulados.
2.- mesclar por completo y dejar reposar los tubos durante aproximadamente 5 min a 37ºc.
3.- leer la absorbancia (A) de los blancos de muestra a 540nm frente agua destilada.
4.- leer la absorbancia (A) de la muestra a 540nm frente al blanco de reactivo.
Valores normales:
Bilirrubina directa: 0a 0.3mg/dl.
Bilirrubina total: 0.3 a 1.9mg/dl.
Bilirrubina indirecta: 0.3 a 1.9mg/dl.
NOTA: La bilirrubina total se obtiene de la resta de la bilirrubina total menos la directa.
PROTEINAS TOTALES, GLOBULINA, RELACION A/G
Las proteínas de nuestro organismo son un conjunto de compuestos orgánicos macromoleculares, de un peso moléculas llamadas aminoácidos que se unen entre sí por enlaces peptídicos. La secuencia con la que estos aminoácidos se encadenan y el número de cadenas de aminoácidos, determinan cual es la estructura primaria de las proteínas.
Las proteínas son introducidas en el organismo atreves de los alimentos, donde se dividen en aminoácidos para formar posteriormente las nuevas proteínas atreves del proceso conocido como síntesis de proteínas. Las proteínas realizan multitud de funciones en nuestro organismo para correcto funcionamiento.
Las proteínas totales son el resultado de sumar distintos componentes proteicos presentes en el organismo tales como: Alfa 1, alfa 2 , beta gamma globulina y albumina. Las proteínas fraccionadas, al contrario que las proteínas tales, miden la cantidad específica de cada proteína. Ambas pruebas, proteínas totales y fraccionadas, son útiles a la hora de determinar estados anormales y enfermedades que pueden afectar a nuestro organismo.
Proteínas totales en suero
Cuando se hace referencia a las proteínas totales, es trata una medición aproximada de todas las proteínas presentes en la parte liquida de la sangre. La prueba que determina las proteínas totales en sangre, examina específicamente la cantidad total de dos tipos de proteínas: globulinas y albumina.
Enfermedades relacionadas con las proteínas totales
Las proteínas totales son útiles a la hora de realizar el seguimiento de los cambios en los niveles de proteínas que causan diversos estados de enfermedad. Generalmente la comprobación de las proteínas totales se realiza junto con otras pruebas como la electroforesis de proteínas, la cero albumina o las pruebas de la función hepática.
La determinación de los niveles de proteínas totales es útil en la detección de:
· Hiperproteinemia causada por deshidratación, hemoconcentración o aumento en la concentración de proteínas específicas.
· Hipoproteinemia por hemodilución producida producida por un defecto en la realización de las síntesis proteicas, catabolismo proteico excesivo o perdidas excesivas (hemorragias).
La deshidratación, las enfermedades hepáticas crónicas y el mieloma múltiple son estados que pueden producir niveles altos de proteínas totales.
El descenso de los niveles de proteínas totales es propio del fallo hepático terminal y de la enfermedad renal.
Con frecuencia se calcula una proporción de albumina/globulina a fin de obtener información adicional. El diagnóstico clínico debe realizarse tenido en cuenta todos los datos clínicos y de laboratorio.
Valores normales de proteínas totales
El rango normal de proteínas totales es de 6.0 a 8.3 gm/dl(gramos por decilitro).La cantidad consideraba como valor normal totales puede variar ligeramente entre pruebas realizadas por distintos laboratorios.
Albumina
La albumina es una proteína que se encuentra en gran proporción en el plasma sanguíneo, siendo la principal proteína de la sangre, y una de las más abundantes en el ser humano. Es sintetizada en el hígado.
La concentración normal e n la sangre humana oscila entre 3,5 y 5,0 gramos por decilitro, y supone un 54,31% de proteína plasmática. El resto de proteínas presentes en el plasma se llaman en un conjunto de globulinas. La albumina es fundamental para el mantenimiento de la presión osmótica necesaria para la distribución correcta de los líquidos corporales entre el comportamiento extravascular y el extravascular, localizando ente los tejidos. La albumina tiene carga eléctrica negativa. La membrana basal delo glomérulo renal, también está encargada negativamente, lo que impide la filtración glomerular de la albumina a la orina. En el síndrome nefrótico, esta propiedad es menor y se pierde gran cantidad de albumina por la orina.
Debido a que pequeños animales como por ejemplo ratas, viven con una baja presión sanguínea, necesitan una baja presión osmótica, también necesitan una baja cantidad de albumina para mantener la distribución de fluidos
Si efectuamos una electrolisis de las proteínas del suero a un pH fisiológico, la proteína albumina es la que más avanza debido a su elevada concentración de cargas negativas (obviando la pequeña banda llamada prealbumina, que la precede).
Características
· Posee un Pk de 8.5
· Tiene un pH de 8
· Tiene un peso molecular de 67.000daltons
· Tiene un pl de 4.9
Funciones de la albumina
· Mantenimiento de presión oncotica.
· Transporte de hormonas tiroideas
· Transporte de hormonas liposolubles
· Transporte de ácidos grasos libres (Esto es , no esterificados
· Transporte de bilirrubina no conjugada
· Trasporte de muchos fármacos y drogas
· Unión competitiva con inones de calcio
· Control de pH
· Funciona como un transportador de la sangre y lo contiene el plasma.
· Regulador de líquidos extracelulares, efecto Donnan.
Causas de la deficiencia de la albumina
· Cirrosis hepática: por disminución en sus síntesis hepática
· Desnutrición
· Síndrome nefrótico: Por aumento en su excreción
· Trastornos intestinales: Perdida en la absorción de aminoácidos durante la digestión y perdida por las diarreas
· Enfermedades genéticas que provocan hipoalbuminemia, que son muy raras.
· Algunos procedimientos médicos, como paracentesis
Tipos de albumina
· Seroalbumina: es la proteína del suero sanguíneo
· Ovoalbúmina: es la albumina de la clara del huevo
· Lactoalbumina : es la albumina en la leche
Globulina
Las globulinas son un grupo de (proteinas) solubles en agua que se encuentran en todos los animales y vegetales.
Entre las globulinas más importantes destacan las seroglobulinas (de la sange), las lactoglobulinas(de la leche) , las ovoglobulinas (del huervo), la legumina, el fribrinogeno, los anticuerpos (gamma-globulinas)y numerosas proteinas de las semillas.
Las globulinas son un impórtate componente de la sangre, específicamente del plasmas. Estas se pueden dividir en varios grupos.
Principales grupos de globulinas
· Globulinas alfa 1 y 2
· Globulinas beta
· Globulinas gamma
Algunas de las siguientes globulinas se clasifican como “reactivo de fase aguda”. Esto quiere decir que son proteinas que van a aumentar o disminuir su concentración en el plasma, a partir de los procesos inflamatorios o infecciosos. Y que van a servir para determinar ciertas patológicas.
Globulinas Alfa 1
· La alfa 1 o anti tripsina: es la encargada de controlar la acción de las enzimas lisosomas.
Nota: Es reactivo de una fase aguda
· La TBG: se encarga de fijar la hormona tiroidea. Transporta T3 YT4.
· La alfa 1 glicoproteína acida: también conocida como orosmucoide, es un reactivo de fase aguda sintetizado en el hígado como respuesta a la inflamación y daño del tejido.
· La RBP:es la hormona fijadora de retinol ,la cual transporta, la cual transporta vitamina “A” .normalmente se asocia a la pre albumina
Globulinas Alfa 2
El grupo de las globulinas alfa 2 está compuesto por las siguientes:
· La macroglobulina (alfa 2): la función primordial de esta es neutralizar las enzimas proteolíticas.
· La haptoglobulina; es la encargada de fijar Hb plasmática de los eritrocitos, y la transporta al hígado para que no excrete por la orina
· La ceruloplasmina: transporta y fija el 90 % del cobre sérico.
· La eritropoyetina: Sintetizada en el riñón ante una hipoxemia, es la responsable de la formación de eritrocitos y plaquetas.
ENZIMAS CARDIACAS
Las enzimas cardiacas son estructuras proteicas que se encuentran dentro de las células musculares de corazón, denominados cardicitos .en una situación donde el corazón está sufriendo un daño
TIPOS DE ENZIMAS CARDIACAS
1-. TRANSAMINASAS
Glutamato-oxalacetato transaminasa (TGO)
También llamado Aspartato amino-transferasa (AST)
· Se encuentra específicamente en los músculos estriados, glóbulos rojos y en el hígado
· Cuando se encuentra específicamente en la sangre en niveles muy elevados significa que ha habido destrucción celular
· Los niveles normales 5:40 u/l
Glutamato-(oxalacetato) piruvato transaminasa (TGP)
También llamado alanina aminotransferasa (ALT)
· Se localizan principalmente en el hígado,riñones y en una pequeña cantidad,en los globulos rojos y en los musculos estriados
· Misión es la fabricación de glucosa
· Los niveles normales 5 – 30 u/l
2-. LACTATO DESHIDROGENASA (LDH)
Enzima catalizadora que se encuentra en muchos tejidos del cuerpo,pero su presencia es mayor en el corazón, hígado, riñones, músculos, glóbulos rojos, cerebro y pulmones
Su elevación en el suero es un signo inespecífico de organicidad de un proceso, es decir, de que un órgano o tejido ha sido lesionado
VALORES NORMALES
100 -220 u/l
CREATINFOSFOQUINASA (CPK)
Enzima que cataliza reacciones energéticas a nivel muscular, pero también de otros órganos
Se encuentra en concentraciones elevada en el tejido muscular tanto especifico esquelético como cardiaco
CAUSAS POR LAS CUALES SE ELEVAN:
1- Ataque al corazón
2- Lesión cerebral
3- La inflamación del musculo cardiaco (miocarditis)
4- Convulsiones
SE DIVIDEN EN 3 ISO-ENZIMAS:
1-. CPK1 (CPK-BB) se concentra en el cerebro y pulmones
2-. CPK2 (CPK-MB) se encuentra en el corazón
3-. CPK3 (CPK-MM) se encuentra en el musculo esquelético
VALORES NORMALES:
HOMBRE: menor a190 u/l
MUJERES: menor a 170 u/l
PERFIL CARDIACO
La importancia clínica de los análisis del perfil cardiaco es que por medio de estos se puede detectar un posible infarto debido a anomalías de enzimas o a alguna herida del músculo del corazón. También estas pruebas pueden ser útiles para determinar la posibilidad de que el metabolismo de los hidratos de carbono alterado debido a meliltus la diabetes, como un factor de riesgo aterogénico y también la posible existencia de condiciones pre-renal.
Los análisis más importantes del perfil cardiaco son:
*CPK – MB – BB- MM
*L.D.H.
*TGO
*Troponina T
*Aldolasa
CPK (MB – BB- MM)
La CPK-MB
Eleva a las 3 a 6 horas y vuelve a la normalidad a las 12 a 48 horas tras un infarto de miocardio. Por ello se realizan mediciones secuenciales para ver la evolución. La CPK-MB no suele aparecer elevada si el dolor torácico es por una ángor (angina de pecho) un embolismo pulmonar o por una insuficiencia cardiaca congestiva.
La CPK-BB
Aparece elevada si hay daño en el tejido cerebral o en caso de infarto pulmonar por un embolismo.
La CPK-MM
Es la isoenzima más abundante en la medida total de la CPK en personas sanas, si se eleva se debe a lesiones del musculo esquelético o por ejercicio físico muy intenso. Pueden verse alterados los valores de CPK isoenzimas si se han realizado inyecciones intramusculares, traumatismos musculares, intervenciones de cirugía recientes, o ejercicio intenso o prolongado.
MÉTODOS DE DETERMINACIÓN
Métodos no inmunológicos:
Electroforesis: Técnica semicuantitativa que conduce generalmente a una sobreestimación de la creatinfosfoquinasa (CPK)-MB. Lenta y poco práctica, sobre todo en un Laboratorio de Urgencias.
Cromatografía de intercambio iónico. No garantiza la separación absoluta de las isoenzimas MB y BB.
Métodos inmunológicos:
Inmunoinhibición: creatinquinasa (CK)-MB actividad.
TECNICA PARA DETERMINAR CPK
Fundamentos del procedimiento:
El procedimiento de la creatinquinasa (CK)-MB, es un ensayo “sándwich”, basado en tecnología de inmunoensayo de partición radial en fase sólida (RPIA).
En este procedimiento, sobre la parte central de una pieza cuadrada de papel de fibra de vidrio del cartucho de creatinquinasa (CK)-MB, se añade anticuerpo monoclonal contra la creatinquinasa (CK)-MB ligado a dendrímero.
A continuación, se añade la muestra biológica sobre el papel, y esta reacciona con el anticuerpo anti creatinquinasa (CK)-MB inmovilizado.
Tras una corta incubación, se pipetea en la zona de reacción del papel un conjugado consistente en anticuerpo monoclonal ligado al enzima y dirigido contra un locus antigénico distinto de la subunidad B de la molécula de creatinquinasa (CK)-MB.
Durante este segundo periodo de incubación, el anticuerpo marcado con enzima reacciona con la creatinquinasa (CK)-MB ligada, formando un “sándwich”: anticuerpo – antígeno – anticuerpo marcado.
El anticuerpo marcado, no ligado, sé eluye, posteriormente, fuera del campo de visión del analizador, mediante la aplicación de una solución de lavado de substrato sobre el centro de la zona de reacción.
El inicio de la actividad del enzima se realiza en simultáneo con el lavado mediante la inclusión del substrato para el enzima en la solución de lavado.
La tasa enzimática de la fracción ligada se incrementa directamente con la concentración de creatinquinasa (CK)-MB de la muestra. La tasa de reacción puede ser medida mediante un sistema óptico que monitoriza dicha tasa de reacción por fluorescencia superficial frontal.
Todas las funciones de análisis de datos son llevadas a cabo por un microprocesador, incluido en el analizador.
Toma de muestra:
Utilizar, únicamente, sangre total (3 mL) recogida en Vacutainer® B-D de 4 mL ó 5 mL con heparina de litio, con cierre HEMOGARD®.
Inmediatamente después de la recogida, invertir los tubos con suavidad, de 8 a 10 veces, para conseguir una mezcla completa con el anticoagulante. No agitar.
Las muestras con resultados superiores a 150 ng/mL deberían ser diluidas y repetidas, si se desea un resultado cuantitativo, o bien, se pueden informar como > 150 ng/mL.
La Sensibilidad analítica es 0.3 ng/mL.
El Intervalo de Referencia: 0.6 – 3.5 ng/mL.
No presenta interferencias con hemólisis o muestras lipémicas.
LACTATO DESHIDROGENASA L.D.H
Se utiliza para evaluar la presencia de lesiones en los tejidos.
Cuando algún tejido que contiene LDH se encuentra lesionado vierte más cantidad de LDH a la sangre por ello aparece elevada ante cualquier lesión de corazón, hígado, riñones, músculo, etc. Cuando hay un problema de isquemia en el miocardio con lesión del músculo aparece la LDH elevada a los 2 días, sigue elevándose hasta el tercer día y luego vuelve a la normalidad a los 5 a 10 días. Si la isquemia cardiaca no ha lesionado el músculo (infarto) la LDH aparece normal.
VALORES NORMALES DE LDH EN SUERO
|
Niveles normales de LDH en adultos |
100 a 200 UI/L |
|
Niveles normales en niños menores de 2 años |
100 a 250 UI/L |
|
Niveles normales en niños entre 2 y 8 años |
60 a 70 UI/L |
|
Niveles normales en recién nacidos |
160 a 450 UI/L |
En estos valores puede haber ciertas diferencias por la técnica o por criterios de normalidad propios de laboratorios concretos, a veces en el rango de valores y otras veces por las unidades a las que se hace referencia.
Elevación de la LDH
1. Causas cardiovasculares:
o Infarto agudo del miocardio
o Coronariopatia sin infarto: se pueden producir pequeños ascensos
o Insuficiencia cardiaca congestiva y edema agudo de pulmono
o Miocarditis aguda y fiebre reumatica
o Valvulopatias graves
o Cirugía cardiovascular crónica por hemolisis intravascular por el paso de los hematíes a través de la nueva válvula (v. apartado de causas hematológicas)
2. Causas hepáticas:
3. Causas hematológicas:
4. Causas musculares:
5. Causas pulmonares:
6. Causas oncológicas:
7. Causas nefrológicas:
8. Miscelánea (en los casos siguientes la elevación de la LDH se relaciona con hemolisis, afectación hepática, del músculo estriado o del corazón)
Disminución de la LDH
La causa reconocible habitual es la exposición a radiación de tipo X.
TRANSAMINASA GLUTAMICO OXALACÉTICA (TGO)
Método: UV 340 o 360 nm. Según SCE/ IFCC/ DKGC
Muestra: suero recomendado. Plasma con heparina puede causar turbidez en la reacción. La hemólisis interfiere aumentando el valor proporcionalmente, dado que la concentración de TGO en glóbulos rojos es 40 veces mayor que en suero.
Valores de referencia:
Suero o plasma IFCC , DKGC y SCE a 37°C
Adultos
H 10-50 U/L
M 10-35 U/L
Niños
1 a 3 años 10-50 U/L
4 a 6 años 10-45 U/L
7 a 9 años 10-40 U/L
10 a 12 años 10-40 U/L
13 a 15 años 10-35 U/L
16 a 18 años 10-35 U/L
Variables por enfermedad
Aumentado:
Hepatopatías de distinta etiología (inflamatorias, obstructivas, autoinmunes, por virus hepatotróficos: HAV, HBV, HCV,HDV,HEV, parasitaria, tóxica, necrótica). Por infección sistémica de virus no hepatotróficos: herpes, CMV, EBV, HIV, Parotiditis, Echo y Coxsackie, Rubeola, Varicela Zoster etc. Traumatismo extenso del músculo esquelético; golpe de calor; miocarditis, cirrosis, ictericia obstructiva, infarto agudo de miocardio, enfermedades hemolítica, síndrome de Reye, amebiasis, tuberculosis, brucelosis, tétanos, septicemia, linfogranuloma venéreo, histoplasmosis, hidatidosis, triquinosis, sarcoidosis, galactosemia, síndrome de Dubin Johnson y síndrome de Reye. Enfermedades musculares como distrofia muscular progresiva, miositis, miopatía hipotiroidea, episodios epilépticos, hipertermia maligna, ejercicio muscular agresivo.
Cardiopatías como el IAM, embolia pulmonar, miocarditis, pericarditis, disritmias, cirugía de revascularización cardíaca.
Variables por drogas:
Aumentado:
Drogas hepatotóxicas, acetaminofen, allopurinol, aminopurina, ácido aminosalicílico, anfotericina B, ampicilina, alcohol amílico, andrógenos, asparaginasa, aspirina, barbituratos, cefalosporina, cloramfenicol, cimetidina, eritromicina, imipramina, carbamacepina, levodopa, niacina, valproato. Paracetamol, piroxicam, halotane, cocaina, amiodarona, estrógenos sintéticos, ácido valproico, tetraciclinas, metotrexate, esteroides anabólicos, ciclofosfamida, isoniazida, rifampicina, cloropromacina, alfa metildopa, verapramil. Nitrofurantoina, fenofibrate, papaverina, fenilbutazona, diclofenac, allopurinol, propiltiouracilo, quinina, quinidina, diltiazem, haloperidol, nitrofurantoina, cimetidina, glibenclamida, sales de oro, captopril, dextropropoxifeno, tetracloruro de carbono.
Disminuido:
Penicilamina, fenotiazinas.
TROPONINA T
Se realiza ante la sospecha de una posible lesión en el corazón y en especial lesión en el miocardio.
Valores de referencia: T: <0,2 ug/L Cualitativo inmunocromatografia en soporte solido negativo (limite detección 0.1 ug/L) Cuantitativo: ELISA hasta .1 ug/L
Los niveles de troponina cardíaca están normalmente tan bajos que no se pueden detectar con la mayoría de los exámenes de sangre.
Los resultados del examen por lo regular se consideran normales si son:
- Troponina I: menos de 10 µg/L
- Troponina T: 0–0.1 µg/L
Los niveles de troponina normales 12 horas después de que el dolor torácico haya empezado significan que un ataque cardíaco es improbable.
Un aumento en el nivel de troponina, incluso leve, por lo regular significa que ha habido algún daño al corazón. Los niveles de troponina considerablemente altos son un signo de que ha ocurrido un ataque cardíaco.
Los niveles de troponina pueden permanecer altos durante 1 a 2 semanas después de un ataque cardíaco.
El aumento en los niveles de troponina también puede deberse a:
- Latidos cardíacos anormalmente rápidos
- Presión arterial alta en las arterias pulmonares (hipertencion pulmonar)
- Bloqueo de una arteria pulmonar por un coágulo de sangre, grasa o células tumorales (embolo pulmonar)
- Insuficiencia cardíaca congestiva
- Espamo de arteria coronaria
- Inflamación del miocardio por lo regular debido a un virus (miocarditis)
- Ejercicio extenuante (por ejemplo, debido a maratones o triatlones)
- Traumatismo que causa daño al corazón como un accidente automovilístico
- Debilitamiento del miocardio (miocardiopatia)
ALDOLASA
La aldolasa es una enzima involucrada en la descomposición de la glucosa, la fructosa y la galactosa, el cual es un proceso utilizado por las células para generar energía en la forma de ATP (adenosintrifosfato). Se encuentra en el corazón y el músculo esquelético, es importante en alconversión de glucogeno a ácido láctico. Está principalmente en las células jóvenes y también en sus núcleos.
Método: Ultravioleta, cinético y enzimático.
Según Beisenherz, espectrofotometría UV cinética 340nm.-Ultravioleta, cinético yenzimático.
METODOS DE PUNTO FINAL:
Miden la actividad enzimática de la aldolasa que se lleva a cabo a partir de la reacción gliceraldehido fosfato a partir del 2-4 dinitrofenil hidracina.
METODOS CINETICOS:
Mide el NADH2
La triosa isomerasa monofosfato cambia el grupo aldehídoLos métodos UV y enzimáticos determinan la actividad total de la enzima por lo tanto no son específicos para la aldolasa del músculo.
Se requiere ayuno de 8 horas. Suero y plasma son muestras aceptables. Si se utiliza plasma se pueden utilizar los siguientes anticoagulantes: EDTA, heparina de litio, heparina de amonio y heparina sódica. La muestra se recolecta en tubos de vidrio o plástico con o sin gel. Centrifugar la muestra después de la recolección tan pronto como sea posible, asegurándose de la completa formación del coágulo antes de centrifugar.
Algunas muestras especialmente de pacientes con terapia anticoagulante
o trombolítica incrementa el tiempo de formación del coágulo. Si la muestra se centrifuga antes de la formación completa del coágulo, la presencia de fibrina puede causar resultados erróneos. No debe usarse suero o plasma hemolizado, la hemólisis interfiere en la determinación.
ALAMCENAMIENTO:
Suero y plasma: las muestras son estables 5 días a 0- 4°C y 1 mes a -20°C.
Valor de referencia:
Adulto: 1.5-8.1 U/L
1 mes a 6 años: 3.0-16 U/L
0-1 mes: 6.0-32.0 U/L
Significado de los resultados anormales
Niveles de aldolasa superiores a los normales pueden deberse a:
- Daños a los músculos esqueléticos
- Dermatomiositis
- Hepatitis
- Mononucleosis infecciosa
- Cancer de prostata, higado o pancreas
- Distrofia muscular
- Infarto del miocardio
Polimiositis
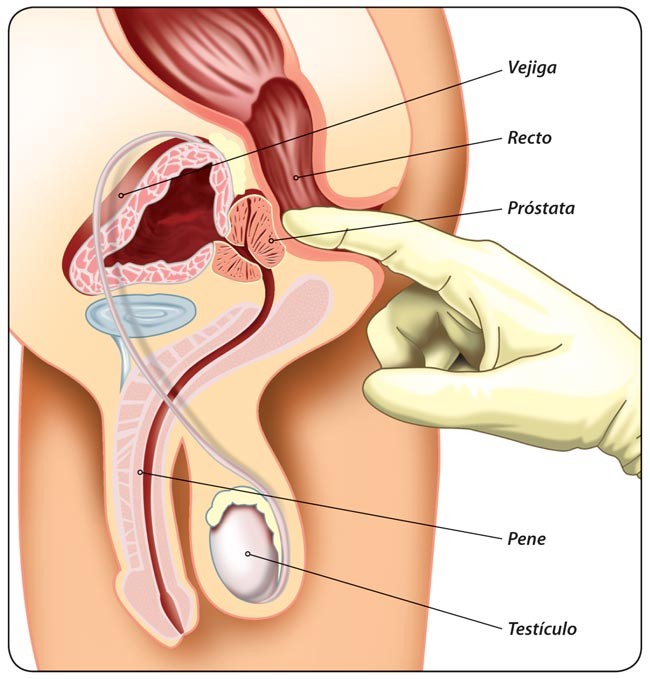
ANATOMIA DE LA PROSTATA
Es un órgano interno que se encuentra en la pelvis situado detrás del pubis, delante del recto e inmediatamente por debajo de la vejiga de la orina.
Envuelve y rodea la primera porción de la uretra (conducto que transporta la orina desde la vejiga al exterior), atravesándola en toda su longitud (uretra prostática).
Aunque el tamaño de la próstata varía con la edad, se aceptan como normales unas dimensiones de 4 cm. de largo por 3 cm. de ancho. Clásicamente se ha dicho que tiene forma de castaña. Posee una fina envoltura que se conoce como cápsula prostática que define su límite.
Este proceso está regulado por una serie de mecanismos que indican a la célula cuándo comenzar a dividirse y cuándo permanecer estable.
Si estas células, además de crecer sin control adquieren la facultad de invadir tejidos y órganos de alrededor (infiltración) y de trasladarse y proliferar en otras partes del organismo (metástasis) se denomina tumor maligno, que es a lo que llamamos cáncer.
Este tumor maligno, puede crecer de tres maneras:
•Crecimiento local: se produce por crecimiento tumoral e invasión de la cápsula prostática. Más tardíamente el tumor puede romper la misma y crecer invadiendo los tejidos y órganos periprostáticos. La invasión de la vejiga o el recto es tardía en el tiempo.
•Diseminación hematógena: esta diseminación se realiza a través de los vasos sanguíneos, preferentemente hacia el hueso.
FACTOR DE RIESGO.
En la actualidad se conocen factores que parece que poseen una relación con el cáncer de próstata, entre ellos destacan:
•Raza: el cáncer de próstata presenta grandes variaciones de incidencia según la zona del mundo.. . El cáncer de próstata es más frecuente (aproximadamente un 70%) en varones afroamericanos que en varones blancos americanos.
•Herencia: se estima que un 10% de los casos de cáncer de próstata pueden presentar un componente hereditario.
•Edad: el cáncer de próstata es una enfermedad que, fundamentalmente, afecta a varones con edad avanzada. El 75% de los casos son personas mayores de 65 años.
•Hormonas: el inicio y la progresión del cáncer de próstata están influenciados por los andrógenos (testosterona). Se sabe que estos tumores disminuyen o desaparecen cuando lo hacen los niveles de dicha hormona.
•Dieta: hay evidencia de que las dietas con alto contenido en grasas podrían aumentar el riesgo de cáncer de próstata
TRATAMIENTO
Actualmente, las técnicas quirúrgicas para practicar una prostatectomía radical son:
•Prostatectomía radical retro púbica: se llega a la próstata a través del abdomen, realizando una incisión desde el ombligo hasta el pubis. Tras la intervención quedará una cicatriz en dicha zona. Su práctica es la más extendida actualmente.
•Prostatectomía radical perineal: en este caso la extirpación de la próstata se hace mediante una incisión practicada en el periné (área existente entre el ano y la bolsa escrotal que alberga los testículos). Esta técnica se emplea con muy poca frecuencia.
•Prostatectomía radical laparoscópica: consiste en practicar varias punciones en la cavidad abdominal que permiten colocar unos tubos
(trocares) a través de los cuales el cirujano opera mirando las imágenes recogidas por una cámara en un monitor de televisión. Esta técnica permite extraer la próstata y vesículas seminales sin dejar herida quirúrgica. Tan sólo quedan unas pequeñas cicatrices correspondientes a las incisiones realizadas para situar los trocares.
Otras consecuencias más importantes y que pueden aparecer son las siguiente
Impotencia o disfunción eréctil.
Incontinencia urinaria.
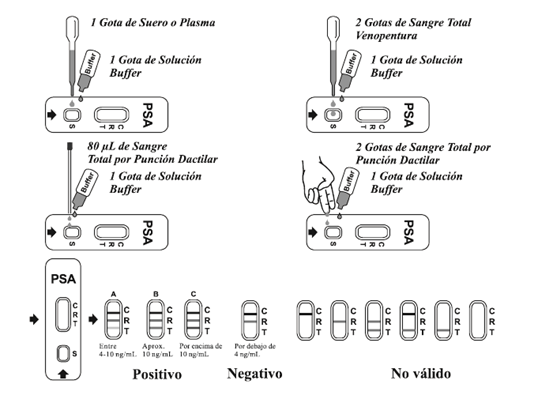
TECNICA DE ANTIGENO PROSTATICO.
La prueba rápida en placa de PSA antígeno prostático específico (para sangre total/suero o plasma) es una prueba semicuantitativa de membrana basada en inmune ensayos para la detección de PSA sangre total, suero o plasma. La membrana es precubierta con anticuerpos de PSA en la banda de la región de la prueba. Durante las pruebas los especímenes reaccionan con la partícula cubierta con anticuerpos anti PSA. La mezcla migra hacia arriba en la membrana y genera una línea coloreada. La intensidad de la línea de la prueba (T) menor que la línea de referencia (R) indica que el nivel de PSA en el espécimen está entre 4-10 mg/mL. La intensidad de la línea de la prueba (T) igual o cercana a la línea de referencia indica que el nivel de PSA en el espécimen es aproximadamente de 10 mg/mL.
REACTIVOS
Los dispositivos de las pruebas contienen partículas de anticuerpo monoclonales PSA y anticuerpos monoclonales de PSA cubiertos en la membrana.
MATERIAL:
• Placas
• Cuentagotas
• Buffer
• Ficha técnica
• Cronometro
• Lancetas
• Tubos capilar heparinizados descartables y bombilla dispensadora
• Contenedor para la recogida de la muestra
• Centrifuga
VALORES ESPERADOS.
El nivel mínimo indicativo generalmente aceptado de PSA para cáncer prostático es 4ng/mL y el nivel de alarma aceptado es 10ng/mL³. La prueba rápida en Placa de PSA Antígeno Prostático Específico ha sido comparada con una prueba de inmune ensayo enzimático EIA de una prueba comercial líder. La correlación entre ambas resultó ser de 98.6%.
Procedimiento
Permita que el dispositivo o casete, espécimen, buffer y/o controles se equilibren a temperatura ambiente (15-30°C) antes de la prueba.
1. Traer el sobre y el buffer a temperatura ambiente antes de abrirlo. Saque el placa del sobre sellado y utilícela tan pronto sea posible.
2. Coloque la placa en una superficie limpia o nivelada. Para especímenes de suero, plasma o sangre total venosa: Mantenga el gotero verticalmente y transfiera una gota de suero o plasma (aproximadamente 40 µL) al pozo del espécimen (S) del placa, o 2 gotas de sangre total venosa (aproximadamente 80 µL) al pozo del espécimen (S) del placa, luego añada una gota de buffer (aproximadamente 40 µL) y comience a cronometrar.
Para especímenes de sangre total del dedo:
• Utilizando un tubo capilar: llene el tubo capilar y transfiera aproximadamente 80 µL del espécimen de sangre total del dedo al pozo del espécimen (S), luego añada una gota de buffer aproximadamente 40 µL y comience a cronometrar.
• Utilizando gotas colgantes: Permita dos gotas colgantes de espécimen de sangre total del dedo (aproximadamente 80 µL) caer en el centro del pozo del espécimen (S),
Luego añada una gota de buffer (aproximadamente 40 µL) y comience a cronometrar. Ver figura de abajo.
3. Esperar hasta que las líneas aparezcan.* Lea el resultado en 5 minutos. No interprete el resultado después de 10 minutos.
*Nota: Si no se observa migración en la ventanilla del resultado después de 30 segundos, añada 1 o 2 gotas extra de buffer.
Interpretación
POSITIVO: 3 líneas coloreadas aparecen.
La línea de la prueba (T) con una intensidad más débil que la línea de referencia (R) indica un nivel de PSA entre 4-10ng/ml
La línea de la prueba (T) con una intensidad igual o cercana a la línea de referencia (R) indica un nivel de PSA de aproximadamente 10ng/ml
La línea de la prueba (T) con una intensidad, mayor que la línea de referencia (R) indica un nivel de PSA mayor de 10ng/ml.
NEGATIVO: líneas coloradas aparecen en las bandas de las regiones de control (C) y de referencia (R)
Ninguna línea coloreada aparentemente aparece en la banda de la región de la prueba (T) esto indica un nivel de PSA menor a 4ng/ml
NO VALIDO: la línea de control o línea de referencia no aparecen. Volúmenes insuficientes del espécimen o técnicas incorrectas del procedimiento son las razones más probables para que no aparezcan las líneas de control y de referencia.
Control de calidad
La apariencia de líneas coloreadas en la banda de la región de control (c) y en la banda de región de referencia (R) es considerada un procedimiento de control interno.
Confirma el uso de volumen suficiente de espécimen y una adecuada reacción de la membrana y técnicas procesales correctas.
Limitación
1.- la prueba rápida en placa de PSA (antígeno prostático específico para la sangre, suero o plasma) es para uso del diagnóstico in vitro únicamente. Esta prueba debe ser usada para la detección en PSA en especímenes de sangre total, suero o plasma.
2.- La prueba rápida en placa de PSA antígeno prostático específico (para sangre total, suero o plasma) solamente indica el nivel semi cuantitativo de PSA en el espécimen y no deben ser usado como único criterio para el diagnóstico de cáncer prostático.
3.- Un significativo número de pacientes con BPH (más del 15%) y menos del (1%) de individuos sanos tienen elevado PSA. Aun si los resultados de las pruebas son positivos otras evaluaciones clínicas deben ser consideradas con otra información clínica disponible al médico.
4.- Niveles de PSA pueden ser irrelevantes en pacientes que reciben terapia hormonal o manipulación de la glándula prostática.
5.- Altas concentraciones de PSA pueden producir una dosificación con efecto de gancho resultando en falsos negativos. En esta prueba no se han observado efectos de gancho con dosis de hasta 30,000 ng/ mL de PSA
ANATOMIA DEL PANCREAS
El páncreas es una glándula de secreción mixta porque vierte su contenido a la sangre (secreción interna) y al tubo digestivo (secreción externa)
Debido a esto podemos diferenciar entre la porción endocrina y la exocrina. Esta glándula está situada en la porción superior del abdomen delante dela columna vertebral, detrás del estómago, entre el bazo (que corresponde a su extremo izquierdo) y el asa duodenal, que engloba en su conectividad todo su extremo derecho. El páncreas es un órgano prolongado en el sentido transversal y mucho más voluminoso en su extremo derecho que el izquierdo. El tamaño del páncreas es entre 16 y20 cm de longitud y entre 4 y 5 de altura. Tiene de grosor de 2 a 3 cm y su peso medio es de unos 70gr en el hombre y 60 en la mujer, aunque se han dado páncreas de 35gr y de 180gr . En estado de reposo el páncreas presenta el color blanco grisáceo, pero durante el trabajo digestivo, se congestiona, tomando un color más o menos rosado.
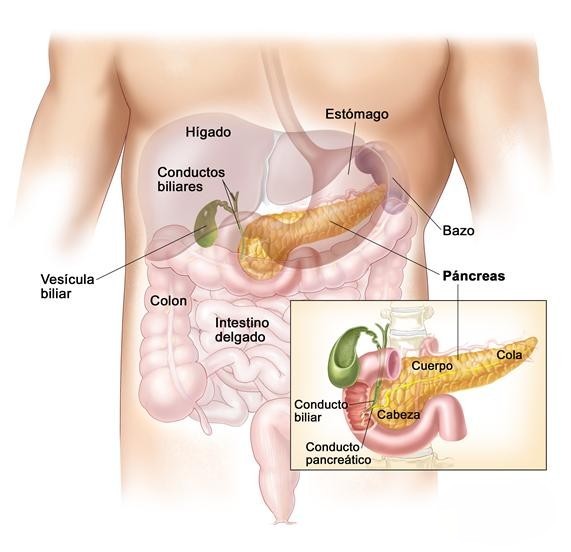
Fisiología
Debido a la doble función del páncreas, su fisiología puede dividirse en dos partes: la exocrina y la endocrina.
Fisiología del páncreas exocrino
El páncreas secreta jugo pancreático en gran cantidad: unos dos litros diarios. Su función es colaborar en la digestión de grasas, proteínas e hidratos de carbono y por su alcalinidad (pH entre 8.1 y 8.5) también neutraliza el quimo* ácido procedente del estómago. El jugo es un líquido incoloro, inodoro y es rico en bicarbonato sódico, cloro, calcio, potasio y enzimas* como la tripsina, la quimio tripsina, la lipasa pancreática y la amilasa pancreática. Estas enzimas contribuyen a la digestión de grasas, proteínas e hidratos de carbono.
Fisiología del páncreas endocrino
La parte endocrina del páncreas es la que sólo secreta hormonas directamente a la sangre como la insulina o el glucagón. Las hormonas son sustancias químicas producidas por las glándulas endocrinas que actúan como mensajeros químicos en concentraciones plasmáticas muy reducidas y lejos del punto de secreción. La acción de las hormonas sobre los distintos tejidos depende de su naturaleza química y de la capacidad de fijación de las células
El páncreas endocrino está formado por los islotes de Langerhans, que a su vez están formados por distintos tipos de célula
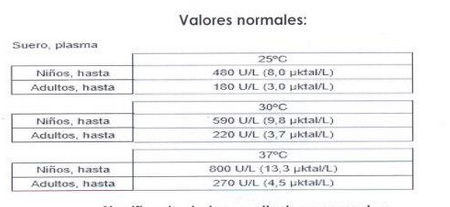
FOSFATASA
Descripción
Hay dos tipos de fosfatasas: alcalina y ácida. La fosfatasa alcalina es sintetizada en un tipo de osteoblastos, sus fuentes principales son el hígado, hueso, intestino, placenta y riñón y está relacionada con enfermedades óseas y hepatobiliares. Por otro lado, las fuentes principales de la fosfatasa ácida son la próstata y los eritrocitos y está relacionada con el carcinoma de próstata.
PORQUE SE REALIZA ESTE EXAMEN;
Se utiliza para evaluar problemas o alteraciones del hígado. Es muy sensible, sobre todo, en problemas de obstrucción de las vías biliares. Esta la enzima más sensible a los problemas hepáticos producidos tumores metástasis.
Muchos medicamentos afectan el nivel de fosfatasa alcalina en la sangre y es muy posible que el médico le aconseje dejar de tomar algunos de ellos antes del examen, sin embargo, nunca deje de tomar ningún medicamento sin hablar primero con el médico.
TECNICA DE LA FOSFATASA:
1 Pre incubar el reactivo de trabajo, muestras y controles a la temperatura de reacción
2 ajustar a 0 el fotómetro con agua destilada
3 pipetear en una cubeta

4 Mezclar suavemente por inversión. Insertar la cubeta en el compartimiento termostato del instrumento y poner el cronometro en marcha
5 incubar durante 1 minuto y anotar la absorbancia inicial
6 Repetir las lecturas exactamente entre a los 1, 2, 3 minutos
7 Calcular la diferencia entre absorbancias
8 calcular el promedio de los resultados para obtener el campo promedio en la absorbancia por minuto.
Significado de los resultados anormales
Los niveles de fosfatasa alcalina superiores a los normales pueden deberse a:
- Enfermedad ósea
- Obstrucción biliar
- Ingerir una comida grasosa si usted tiene el tipo de sangre O o B
- Consolidación de una fractura
- Hepatitis
- Hiperparatiroidismo
- Leucemia
- Enfermedad hepática
- Linfoma
- Tumores óseos osteoblasticos
- Osteomalacia
- Enfermedad de Paget
- Raquitismo
- Sarcoidosis
Los niveles de la fosfatasa alcalina (hipofosfatasemia) inferiores a los normales pueden deberse a:
- Desnutrición
- Deficiencia de proteína
- Enfermedad de Wilson
LIPASA;
La lipasa en una enzima que se produce sobre todo, en el páncreas (un órgano que se encuentra atas del estómago) y se secreta en el intestino delgado donde ayuda a descomponer las grasas (lípidos) que comemos para convertirlas en ácidos grasos y glicerol. El análisis de lipasa mide la cantidad de lipasa presente en la sangre. La sangre suele contener pequeñas cantidades de lipasa, sin embargo, cuando la cantidad es elevada significa que el páncreas tiene una lesión o el conducto pancreático (el canal que transporta enzimas de páncreas al intestino delgado) está bloqueado.
PORQUE SE REALIZA ESTE EXAMEN:
Es posible que el medico pida un análisis de lipasa cuando sospecha que poder haber un problema en el páncreas, como una pancreatitis, cálculos o una obstrucción en el conducto pancreático. Los síntomas relacionados con una afección pancreática suele ser delos abdominal, fiebre, pérdida de apetito o nauseas.
El análisis de lipasa también puede utilizarse para monitorear a los pacientes con fibrosis quística, enfermedad celiaca, y enfermedad inflamatoria intestinal.
TECNICA:
Determinación cuantitativa de lipasa
PRINCIPIO DEL METODO:
La lipasa pancreática en la presencia de colipasa, iones calcio y desoxicolato, hidrolizar el sustrato 1-2-O-dilauril-rac-glicerol-3-glutarico-(6’-meteliresorufina)-ester
REACTIVOS

PREPARACIÓN:
R1 –R2 listos para su uso. Estabilidad una vez abierto 90 días 2-8°C .R2 mezclar suavemente antes de usar (nota 1)
LIPASE CAL: reconstruir () con 1 mL de agua destilada .tapar y mezclar suavemente hasta disolver su contenido. Estabilidad 7 días a 2-8°C o 3 meses a -20°C: congelado en alícuotas
CONSERVACION Y ESTABILIDAD;
Todos los componentes del kit son estables, hasta la fecha de la caducidad indicada en la etiqueta vial, cuando se mantiene los viales bien cerrados a 2-8°C, protegidos de la luz y se evita su contaminación
No usar reactivos fuera de la fecha indicada
Indicadores de deterioro delos reactivos:
Presencia de partículas y turbidez
Absorbancia del banco a 580 > 1,00.
R2 micro-emulsion de color naranja, descarta si vuelve roja.
MATERIAL ADICIONAL:
*espectrofotómetro o analizador para lecturas a 580nm
*baño termostable a 37°C
*cubetas de 1,0 cm de paso de luz
*equipamiento habitual de laboratorio
MUESTRAS:
Suero o plasma con citrato sódico, EDTA o heparina 1
No congelar y descongelarlas las muestras repetidas veces
Estabilidad: 2 días a 2-8°C
PORCEDIMIENTO:
1- Condiciones del ensayo;
Longitud de onda:…………………….580nm
Cubeta;…………………………………… 1 cm paso de la luz
Temperatura constante:……………37°C
2- Ajustar el espectrofotómetro a cero frente a agua destilada
3- Pipetear en una cubeta: 
4- Mezclar ,incubar a 37°C 1 minuto
5- Leer la absorbancia (A) inicial de la muestra, poner en marcha el conometro y leer la absorbancia cada minuto durante 2 minutos
6- Calcular el promedio el promedio del incremento de absorbencia por minuto
VALORES DE REFERENCIA:
< 38 U/L (u/l de mitilresorufina a 37°C)
Estos valores son orientativos. Es recomendable que cada laboratorio establezca sus propios valores de referencia
Significado de los resultados anormales
Los niveles superiores a los normales pueden deberse a:
- Celiaquía
- Bloqueo del intestino
- Colecistitis (con efectos en el páncreas)
- Ulcera duocenal
- Gastroenteritis (grave)
- Macrolipasemia
- Cáncer pancreático
- Pancreatitis aguda o crónica
El examen también se puede hacer para deficiencia familiar de lipasa lipoproteína
AMILASA:
La amilasa es una enzima que se produce, sobre todo en las glándulas salivales y en el páncreas (un órgano que se encuentra detrás del estómago)
Y que ayuda a descomponer los carbohidratos y los almidones en azúcar.
Esto es más importante porque, con el tiempo, el azúcar se convierte en glucosa, la cual estimula todos los procesos del organismo. Un análisis de amilasa mide la cantidad de amilasa presente en la sangre.
La sangre suele contener pequeñas cantidades de amilasa. Sin embargo, cuando la cantidad es elevada, significa que el páncreas tiene una lesión esta inflamado o bloqueado
PORQUE SE REALIZA EL EXAMEN:
El medico indica un análisis de amilasa cuando sospecha que puede haber un problema en el páncreas, como una pancreatitis, cálculos o una obstrucción en el conducto que transporta la amilasa y otras sustancias del páncreas al intestino delgado, los síntomas relacionadas con una afección pancreática suelen ser dolor abdominal, fiebre, pérdida del apetito o nauseas.
MATERIAL ADICIONAL:
· Espectrofotómetro o analizador para lecturas a 405nm
· Baño termostable a 37° (nota 1)
· Cubetas de 1,0 cm de paso de luz
· Equipamiento habitual de laboratorio (nota 2)
MUESTRAS:
Suero plasma 1, separado lo antes posible de los hematíes
Como anticoagulante se recomienda la heparina
Orina, ajustar el pH aproximadamente a 7,0 antes de conservar
Estabilidad 1 mes a 2-8°C
PROCEDIMIENTO
1- Condiciones del ensayo:
Longitud de onda;……………….405 nm
Cubeta:……………………….1 cm paso de luz
Temperatura constante……….37°C
2- Ajustar el espectrofotómetro a cero frente a agua destilada
3- Pipetear una cubeta 
4- Mezclar incubar 30 segundos.
5- Leer la absorbancia (A) inicial de la muestra, poner en marcha el cronometro y leer la absorbancia cada minuto durante 3 min.
VALORES DE REFERENCIA.:
· Suero o plasma hasta 90 U/L de a- amilasa
· Orina hasta 450 U/l de a-amilasa
Estos valores son orientativos. Es recomendable que cada laboratorio establezca sus propios valores de referencia
SIGNIFICADO DE LOS RESULTADOS ANORMALES:
Los niveles elevados de amilasa pueden ocurrir debido a:
· Pancreatitis aguda
· Colecistitis
· Ataque de la sisicula biliar causado por enfermedad
· Gastroenteritis grave
· Infección de las glándulas salivales o una obstrucción
· Oclusión intestinal
· Macriamilaseamia
· Obstrucción de las vías biliares o pancreáticas
· Ulcera perforada
· Embarazo ectópico
LA DISMINUCION DE LOS NIVELES DE AMILASA PUEDE OCURRIR DEBIDO A:
· Cáncer pancreático
· Daños al páncreas
· Nefropatía
